Prise en charge et traitement
Existe-t-il un traitement curatif pour la mucoviscidose ?
Il n’existe pas de traitement curatif pour la mucoviscidose à l’heure actuelle.
Cependant, de nouveaux traitements qui réduisent les symptômes sont apparus et de nombreuses thérapies innovantes donnent de nombreux résultats cliniques encourageants.
Quelles sont les différentes options thérapeutiques ?
La mucoviscidose étant une maladie qui touche différents organes, l’approche thérapeutique se doit d’être pluri-disciplinaire. Les centres spécialisés sur la mucoviscidose (en France, les Centres de Ressources et de Compétences de la mucoviscidose -CRCM-) sont les mieux placés pour coordonner les soins des patients.
La prise en charge de la mucoviscidose repose sur deux piliers fondamentaux : la nutrition et la fonction respiratoire.
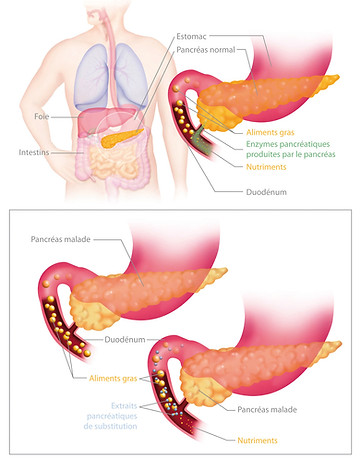
La nutrition : une dénutrition peut survenir chez les enfants atteints de mucoviscidose. Elle est due à différents mécanismes : le mauvais fonctionnement du pancréas avec une mauvaise assimilation des aliments malgré un appétit vorace, l’augmentation des besoins énergétiques en cas d’infection respiratoire, la perte d’appétit pendant les épisodes infectieux…
La dénutrition se traduit par un retard de la croissance par rapport au poids et/ou à la taille et peut avoir des conséquences sur le développement des os et de la masse musculaire. La prévention de la dénutrition doit être précoce. Des études ont montré que le retard pris se rattrape mal au cours des années suivantes. Avec l’aide du médecin et d’un diététicien, un régime hypercalorique (110 à 120% de l’apport calorique recommandé, et plus dans certains cas) et équilibré (riche en graisses, en protéines et en sucres) sera indiqué.
Des suppléments spécifiques peuvent être ajoutés : vitamines A, D, E et K…fer, zinc, sélénium, magnésium. L’assimilation des aliments sera aidée par l’administration d’enzymes pancréatiques sous forme de comprimés enrobés à prendre avant les repas. Les doses dépendent de la tolérance de l’enfant aux graisses de l’alimentation et de la quantité de celles-ci dans le repas. Ces extraits pancréatiques sont la base du traitement.
Il faut noter qu’une vigilance particulière est nécessaire à certaines étapes de la vie : la première année de vie, qui nécessite une surveillance mensuelle ; la puberté car les besoins nutritionnels augmentent ; l’adolescence, car les tensions psychologiques peuvent entamer l’observance du régime indiqué.
Il faut également être attentif au danger de déshydratation, notamment par temps de forte chaleur. Une supplémentation en sel (chlorure de sodium) est nécessaire pour compenser les pertes dues à la sudation. Il est important de signaler que les malades atteints d’une mucoviscidose peuvent ne pas ressentir correctement la soif dans ces conditions. Pour les nourrissons, il faut les hydrater régulièrement en leur proposant de l’eau, voire des solutions de réhydratation orale (sels à diluer en vente en pharmacie) à proposer en petites quantités durant toute la journée. Pour les grands enfants et les adultes, il faut boire de l’eau riche en sodium (jus de tomate, certaines eaux minérales) par petites quantités sans attendre d’avoir soif. Il faut aussi consommer du sel en gélules, en sachets… ou dans les aliments qui en contiennent. Boire de l’eau sans apport de sels peut aggraver la déshydratation. Si malgré ces apports des signes tels que des vomissements, des nausées, une diarrhée, une fatigue intense, une apathie, des crampes, des maux de tête ou de la fièvre apparaissent, il est impératif de consulter en urgence car ce sont là des signes de déshydratation.
Dans les cas où un diabète est diagnostiqué, des conseils diététiques spéciaux seront mis en place, ainsi qu’un traitement soit par antidiabétique oraux soit par insuline. Le patient devra être éduqué à surveiller son alimentation, sa glycémie (taux de sucre dans le sang) par des bandelettes, et à s’autoinjecter l’insuline.
En cas d’atteinte hépatique un traitement par l’acide ursodésoxycholique (AUDC) peut être prescrit. Il stimule la sécrétion de la bile et protège les cellules hépatiques. En cas d’atteinte plus grave avec hypertension portale, d’autres traitements y compris la chirurgie peuvent être proposés.
La fonction respiratoire : le maître-mot de la mucoviscidose est la prévention des infections pulmonaires. Pour cela, il faut aider les poumons à évacuer leurs sécrétions à l’aide d’une kinésithérapie respiratoire, véritable toilette des poumons. Cette kinésithérapie est très importante, même lorsque tout va bien et qu’il n’y a pas de symptômes respiratoires (ni toux, ni difficulté à respirer). Elle doit être pratiquée tous les jours, parfois deux fois par jour, et devient un acte ordinaire de la vie. Elle est réalisée par un kinésithérapeute, mais les parents peuvent la pratiquer jusqu’à ce que l’enfant puisse se prendre en charge lui-même.
Il existe en effet des techniques de kinésithérapie que l’on peut réaliser soi-même comme le drainage autogène. Il réclame un apprentissage et doit être régulièrement contrôlé par un kinésithérapeute. Les grands enfants et bien entendu les adultes peuvent le pratiquer.
Des médicaments peuvent être prescrits en cas d’obstruction des bronches par des sécrétions trop visqueuses. Il s’agit des mucofluidifiants atteignant les bronches par inhalation.
Il existe des appareils spécifiques pour l’aérosolthérapie qui se louent chez des fournisseurs spécialisés. D’autres médicaments peuvent être indiqués en cas de bronchospasme, c’est-à-dire lorsque les bronches se resserrent et que la respiration devient sifflante. Il s’agit des bronchodilatateurs.
Des corticoïdes sont parfois prescrits pour lutter contre l’inflammation des bronches.
En cas d’infection des antibiotiques seront prescrits soit par la bouche, soit par injection intraveineuse, soit par aérosol. La prise en charge doit être immédiate, d’autant plus que les germes impliqués sont parfois difficiles à éradiquer car résistants aux traitements conventionnels. Le type d’antibiotique dépendra du germe en cause et de sa sensibilité aux différents antibiotiques. Parfois il est nécessaire d’adapter les doses ou de changer d’antibiotique en cours de traitement.
Quelles sont les conséquences du traitement pour la vie quotidienne ?
La vie quotidienne est rythmée par les séances de kinésithérapie et les prises de comprimés de substituts pancréatiques (avant chaque repas). Dans le cas de la survenue d’un diabète, le contrôle de la glycémie et l’injection d’insuline viennent s’ajouter à ces routines imposées par la maladie.
Quelles sont les autres modalités de prise en charge de la maladie ?
Lorsque la maladie a beaucoup progressé et que les poumons sont très abîmés et ne parviennent plus à assurer leur fonction, la transplantation des poumons reste l’ultime recours.
Une transplantation pose toujours le problème du rejet de l’organe transplanté, et oblige à suivre un traitement anti-rejet qui est lourd en lui-même. Cela étant, la transplantation redonne de l’espoir aux malades en stade terminal. Mais la transplantation n’est pas une fatalité et tous les patients n’arrivent pas à ce stade de gravité. C’est pourquoi l’observance des traitements à vie reste le meilleur moyen d’éviter cette éventualité.
Source des données : Orphanet: une base de données en ligne sur les maladies rares et les médicaments orphelins. Copyright, INSERM 1999. Disponible à http://www.orpha.net Accédée (mars 2019).
Pour aller plus loin :
- Centre de référence de la mucoviscidose et affections liées à une anomalie de CFTR - CRCM Necker Enfants Malades
- Mucoviscidose: Comment l'équipe pluridisciplinaire de Necker assure une rentrée sereine à Pierre et sa mère - 20 minutes

%20copie.jpg)